股票代码: 300298
重磅!世界首例“自体再生胰岛”移植,成功治愈25年糖尿病病史患者
发布时间:2024.05.22
浏览量 : 1429


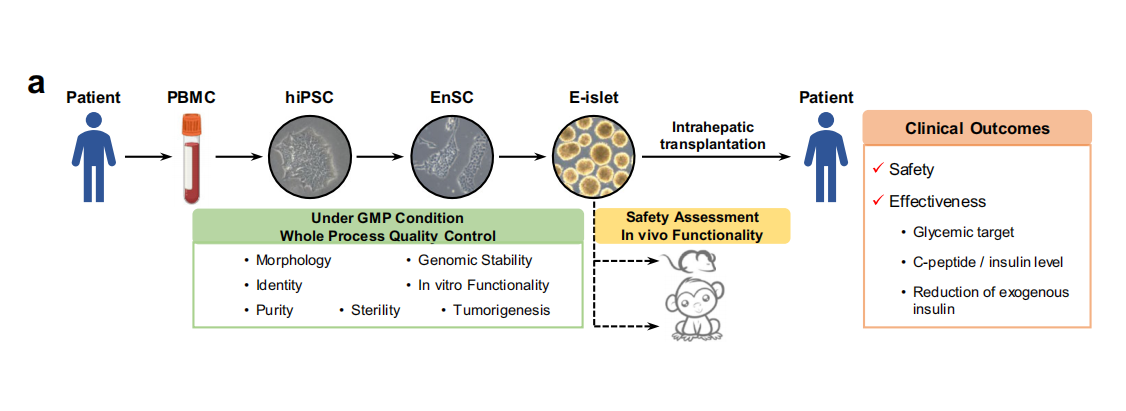
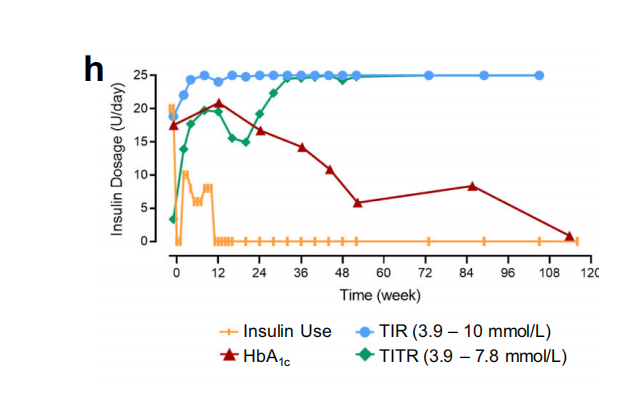
参考文献
[1]Wu, J., Li, T., Guo, M. et al. Treating a type 2 diabetic patient with impaired pancreatic islet function by personalized endoderm stem cell-derived islet tissue. Cell Discov 10, 45 (2024).https://doi.org/10.1038/s41421-024-00662-3

内容推荐
糖尿病患者吃全麦面包有利于降血糖?
2022.09.21
这9种降尿酸神器,最后一种太常见了
2024.08.30
预防糖尿病并发症,日常只要做好以下6点
2022.06.10
糖尿病患者,自测血糖时,要避免陷入这4个误区,需了解
2024.01.08
警惕,糖尿病患者这4大主食最好一口也不要碰,否则钱都会送给医院
2023.12.28
2024最佳糖尿病饮食模式,还不知道你就out了!
2024.04.01
糖尿病患者选奶最全策略:鲜奶、常温奶、奶粉?牛奶、羊奶、骆驼奶?
2023.03.08
这4种“伪粗粮”,糖友们别再买了,升血糖特别快!
2024.04.29
喝酒血糖为什么会降低?可以通过喝酒降低血糖吗?
2022.11.29
红薯全身是宝,为何有的糖友吃它升糖,有的吃它降糖?你要弄懂这一点
2024.03.27